Le pied et la cheville sont souvent ciblés par des conditions neuromusculosquelettiques. D’origines multiples, ces conditions ont des impacts différents dans le quotidien de ceux qui en sont atteints. Afin de faire le point sur ce qui peut causer des douleurs à la cheville et au pied, cet article mettra en lumière différents diagnostics et permettra d’avoir une idée plus précise sur ce qui peut être mis de l’avant afin de les comprendre, les soulager et les prévenir. Gageons qu’avec nos précieux conseils, vous pourrez une fois de plus améliorer votre santé globale et celle des membres de votre famille!
Le pied et la cheville : comprendre leur synergie
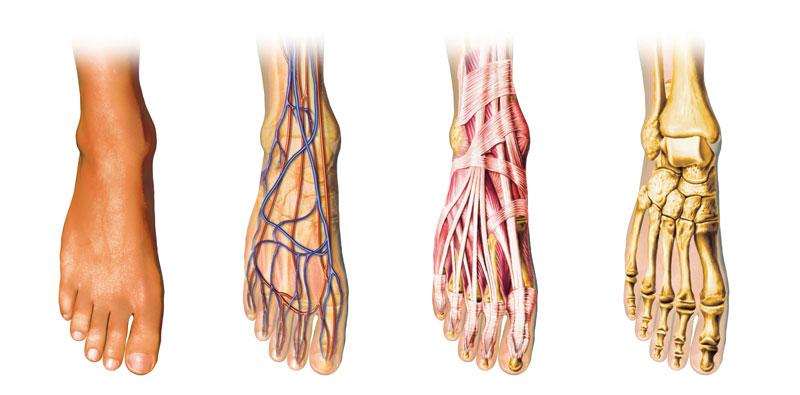
Le pied et la cheville travaillent en synergie afin de permettre une multitude de mouvements. Ces mouvements sont possibles grâce à la présence de plusieurs os, articulations, muscles, tendons et ligaments. Ces structures sont essentielles au bon fonctionnement du pied et de la cheville, mais elles ont également un impact sur les articulations du genou et de la hanche. Raison de plus pour s’assurer que tout fonctionne optimalement!
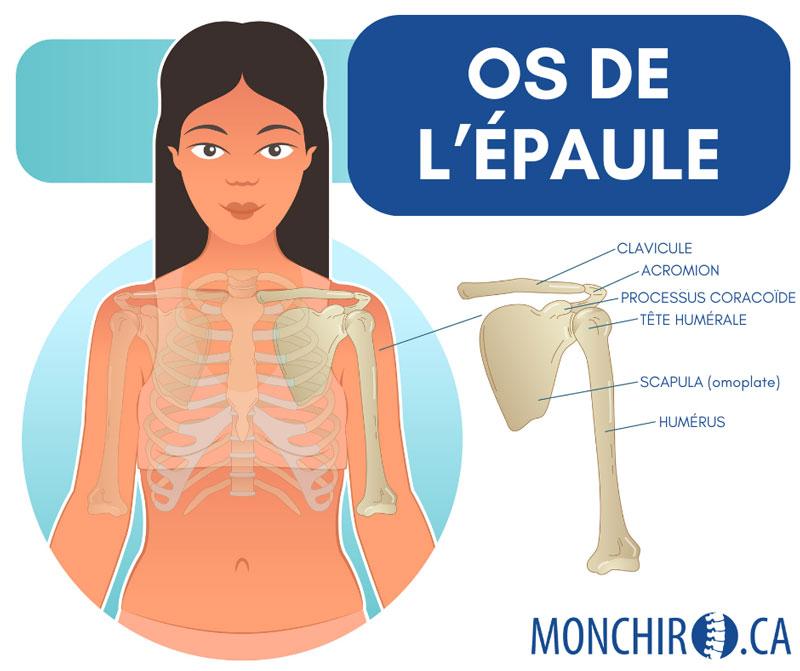
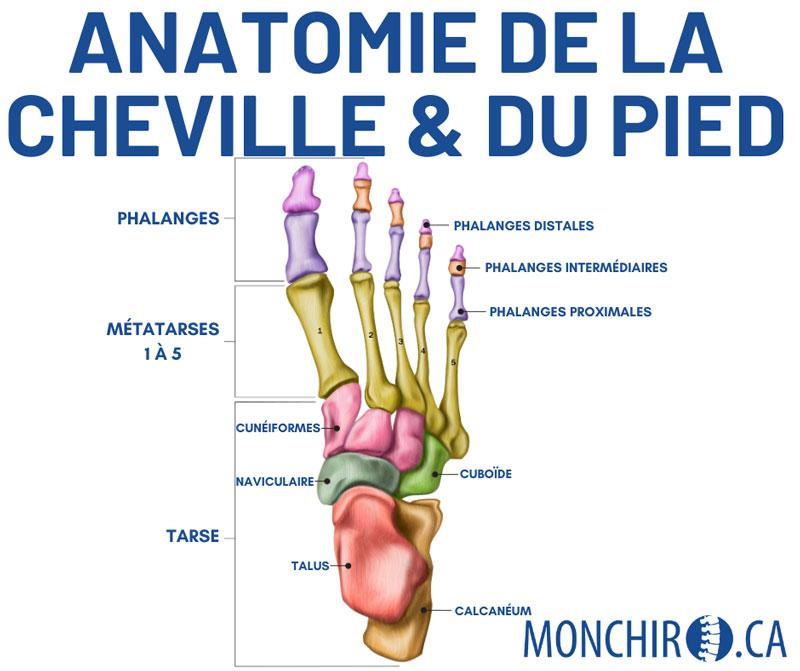
Au niveau osseux, le pied compte 26 os :
- Le calcanéum
- Le talus
- Le cuboïde
- Le naviculaire
- Les cunéiformes (3)
- Les métatarses (5)
- Les phalanges proximales (5)
- Les phalanges intermédiaires (4) (le gros orteil n’en compte pas)
- Les phalanges distales (5)
Afin de compléter l’articulation de la cheville, 2 os doivent s’ajouter :
- Le tibia
- La fibula (péroné)
Considérant le nombre total d’os présents et que chacun d’entre eux s’articule avec ceux qui lui sont adjacents, il est facile de comprendre que le pied et la cheville comptent à eux seuls un bon nombre d’articulations! Ces articulations permettent donc une multitude de mouvements :
- flexion plantaire (pointer le pied vers le sol)
- flexion dorsale (pointer le pied vers le haut)
- inversion (flexion plantaire tout en portant le pied vers l’intérieur)
- éversion (flexion plantaire tout en portant le pied vers l’extérieur)
- pronation (amener le pied vers l’intérieur)
- supination (amener le pied vers l’extérieur)
- adduction (dans le plan horizontal, amener le pied vers l’intérieur)
- abduction (dans le plan horizontal, amener le pied vers l’extérieur)
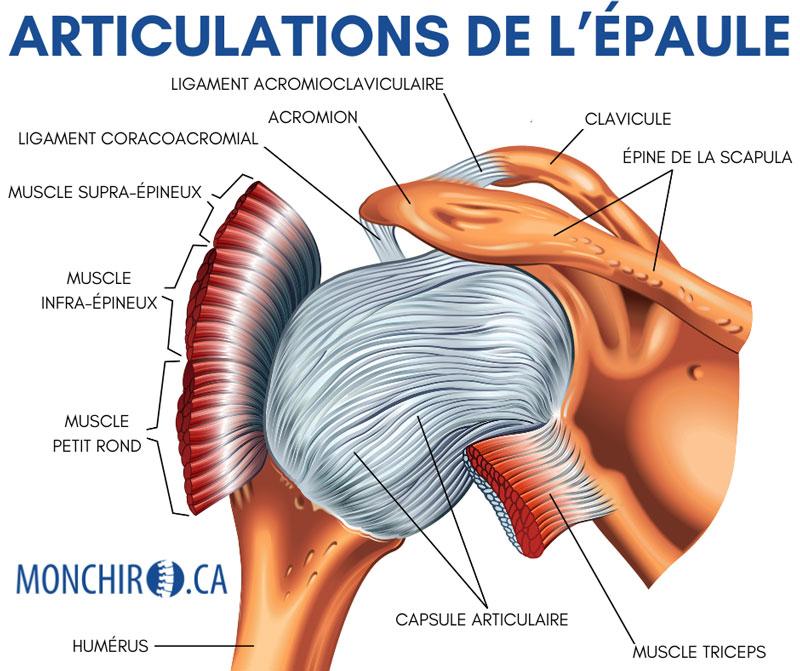
Les articulations du pied sont pour la plupart des articulations synoviales, c’est-à-dire qu’en plus des ligaments et d’une capsule articulaire, elles contiennent du liquide synovial agissant à titre de lubrifiant afin d’éviter le frottement entre les os.
Le tibia et la fibula sont liés avec le talus pour former l’articulation de la cheville. Bon nombre de ligaments supportent cette articulation. Vous comprendrez plus loin dans le texte pourquoi elle peut parfois être instable.
Le pied et la cheville : différents âges, différentes conditions
1. Le pied bot
Le pied et la cheville peuvent être la cible de conditions particulières dès la naissance. En effet, il n’y a pas que les entorses et l’épine de Lenoir qui peuvent toucher ces articulations!
Le pied bot est une condition congénitale dans laquelle les os du pied sont positionnés de façon inadéquate les uns par rapport aux autres. On observe des déformations osseuses, une déformation et une mauvaise orientation des surfaces articulaires ainsi qu’une rigidité de mouvement associée à des rétractions des muscles, tendons et ligaments.
Le pied bot ne se corrige pas seul et nécessite une intervention auprès des professionnels du domaine médical afin de rétablir autant que possible la mauvaise position des os et les rétractions présentes. Cette condition n’est pas liée au positionnement intra-utérin et est le plus souvent d’origine inconnue.

2. Le pied plat
Les nouveau-nés ont les pieds plats à la naissance, mais l’arche se développe pendant les premières années de vie. Le pied plat se caractérise par une diminution de l’arche plantaire. En conséquence, la courbe naturelle sous le pied n’est pas présente et la surface d’appui en contact avec le sol est augmentée. Une arche plantaire diminuée amène le pied dans une position d’hyperpronation et peut avoir un impact sur le genou, la hanche et le dos puisque cette posture influence potentiellement l’alignement de toute la jambe.
Une évaluation par un professionnel de la santé comme le chiropraticien peut être grandement utile afin d’évaluer la présence d’un pied plat. Ensuite, selon les cas, le chiropraticien pourra traiter en conséquence et collaborer avec un podiatre, par exemple, afin de déterminer la nécessité ou non de porter des orthèses pour corriger l’arche.
3. L’entorse de la cheville
L’entorse de la cheville survient lorsque l’amplitude de mouvement de la cheville dépasse les limites normales. Généralement, l’entorse se produit accidentellement :
- Mettre le pied dans un trou sur un terrain accidenté
- Porter des chaussures qui ne supportent pas adéquatement le pied pendant la pratique d’un sport
Elle peut aussi être associée à une hyperlaxité ligamentaire, ce qui amène les ligaments à faire leur travail moins efficacement en laissant l’articulation aller dans des amplitudes plus grandes que la normale.
Dans d’autres cas, l’entorse peut se produire suite à la mauvaise réhabilitation d’une première entorse. Puisque l’entorse entraîne l’articulation dans des amplitudes plus grandes que la normale, les ligaments sont étirés, ce qui influence les récepteurs associés à la proprioception du pied. Si la réhabilitation n’est pas complète, la capacité du système nerveux à reconnaître la position du pied dans l’espace peut ne pas être optimale. Ceci peut entraîner un déséquilibre postural et augmenter le risque de récidive.
L’entorse de la cheville peut être traitée en chiropratique. Les manipulations articulaires ainsi que les conseils axés sur la réhabilitation favorisent généralement une récupération optimale et un retour aux activités sans risque de récidive.
4. La fracture de stress
La fracture de stress est associée à la surutilisation. Au niveau du pied, elle se développe lorsque la mise en appui de façon répétitive dépasse la capacité des muscles et des tendons à absorber et amortir l’impact. La fracture de stress au niveau du pied peut toucher, par exemple, les coureurs qui augmentent rapidement la durée ou l’intensité de leur course, et ce, sans nécessairement inclure le repos dans leur plan d’entraînement.
Même si la fracture de stress n’est pas traumatique, elle demeure quand même une fracture! En conséquence, elle demande une période de repos afin que le cortex de l’os puisse se régénérer et rendre possible la reprise de l’exercice.
5. La fasciite plantaire
La fasciite plantaire est caractérisée par une douleur localisée sous le talon, directement à l’insertion du fascia plantaire sur le calcanéum. Le fascia plantaire est, quant à lui, une grosse structure fibreuse qui maintient le pied et donne la forme à l’arche plantaire.
Parfois, l’inflammation peut s’installer au niveau de l’attache du fascia sur le calcanéum, ce qui crée la fasciite. Les causes sont souvent associées à une tension accrue dans le fascia. Cette tension crée des microdéchirures dans le fascia et conséquemment, l’apparition d’inflammation.
Pour traiter la fasciite plantaire, le chiropraticien peut effectuer des manipulations articulaires, proposer des exercices d’étirement et suggérer la modification de certaines habitudes de vie comme celles-ci :
- Adopter des habitudes qui favorisent la perte de poids
- Abandonner le tabagisme
- Porter des chaussures adéquates
- Diminuer la posture debout de façon prolongée
6. L’épine de Lenoir
Lorsque la fasciite plantaire persiste, la traction exercée sur le calcanéum par le fascia plantaire peut causer l’apparition de l’épine de Lenoir. L’épine de Lenoir est facile à diagnostiquer par radiographie puisqu’elle se caractérise par la formation d’un bec osseux directement sur le calcanéum.
Le traitement de l’épine de Lenoir vise principalement à soulager la douleur en diminuant la tension (et ainsi limiter la traction sur le calcanéum) dans le fascia plantaire.
L’épine de Lenoir a longtemps été pointée du doigt pour expliquer les douleurs au talon. Aujourd’hui, la science a plutôt démontré qu’elle n’était pas en cause. En effet, de nombreuses personnes ont une épine de Lenoir sans nécessairement ressentir de douleur. C’est plutôt l’inflammation à l’insertion du fascia plantaire (fasciite plantaire) qui est à l’origine de la douleur. L’épine de Lenoir est donc une conséquence de la fasciite plantaire et peut être asymptomatique.
7. La bursite
Une bursite est une condition caractérisée par l’inflammation d’une bourse séreuse. Les bourses séreuses sont de petites poches remplies de liquide situées près des articulations, entre les tendons, les muscles et les os. Elles jouent un rôle crucial en réduisant le frottement entre les différentes structures articulaires et en permettant une fluidité de mouvement.
L’inflammation peut être causée par plusieurs facteurs, notamment des mouvements répétitifs, des blessures et même des infections. Les symptômes typiques d’une bursite comprennent la douleur locale assez importante, la sensibilité au toucher, un gonflement souvent marqué et une limitation de mouvement de l’articulation touchée.
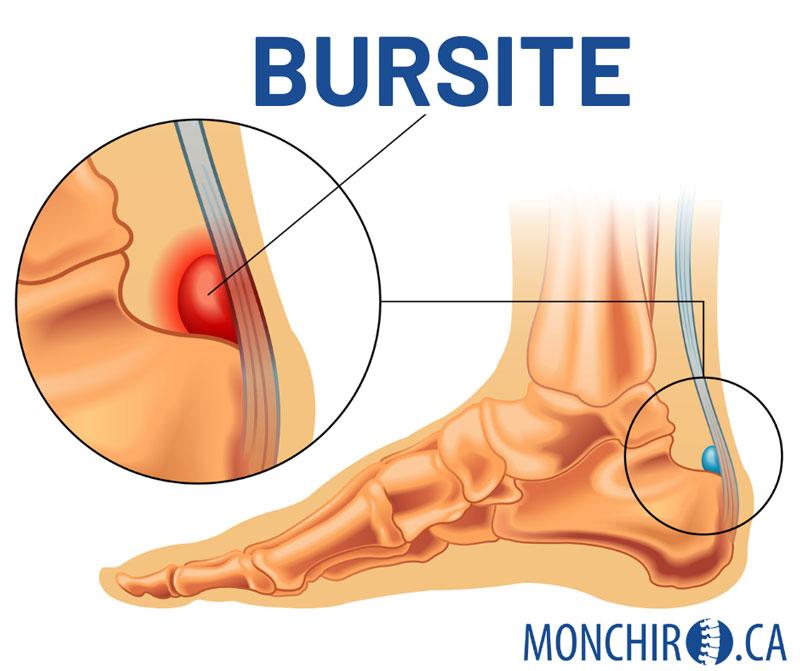
Au niveau du pied, on compte 3 bourses :
- Entre le talus et le tendon d’Achille
- Entre le tendon d’Achille et la peau
- Sous le calcanéum, près de l’insertion du fascia plantaire
Le traitement de la bursite inclut généralement le repos et l’application de glace pour commencer. En consultant en chiropratique, un diagnostic précis pourra être établi et un plan de traitement approprié à votre condition sera proposé afin d’optimiser votre santé.
8. Névrome de Morton
Le névrome de Morton se caractérise par une hypertrophie bénigne de la gaine d’un nerf interdigital dans le pied, le plus souvent celui situé entre le 3e et le 4e orteil. Il peut survenir en lien à des forces compressives dans cette région du pied et donc être associé à certaines habitudes et/ou conditions :
- Le port de chaussures à bouts pointus
- Le port de chaussures à talons hauts
- Les gens ayant les pieds plats
- Etc.
Lorsque le nerf est comprimé par les structures qui l’entourent, une douleur peut s’installer et on peut même ressentir un épaississement de ce nerf. La douleur peut être très localisée, mais lorsque plusieurs structures sont comprimées, elle peut être diffuse.
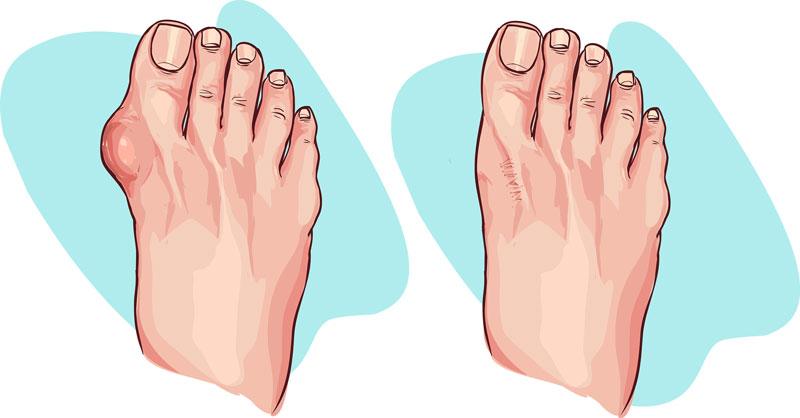
9. L’hallux valgus (oignon)
L’hallux valgus (oignon) est une difformité de l’articulation entre le métatarse et la phalange proximale du 1er orteil. Cette condition apparaît souvent avec l’âge. Selon l’importance de la difformité, certains conseils peuvent aider à soulager la douleur :
- Porter des chaussures souples
- Éviter des chaussures à talon et à bout pointu
- Massage doux de la région
- Glace au besoin
L’hallux valgus peut être très limitant. Il est donc important de consulter un professionnel de la santé comme le chiropraticien afin qu’il puisse vous guider optimalement dans la gestion de cette condition.
10. L’ostéoarthrose
L’ostéoarthrose s’installe généralement avec l’âge. Elle peut parfois être secondaire à un traumatisme et survenir plus tôt. Dans tous les cas, l’objectif est de maintenir les amplitudes de mouvement afin de limiter l’atteinte des articulations. Les manipulations articulaires peuvent très bien être indiquées afin de préserver ce mouvement.
Tant de conditions possibles pour une si petite région anatomique, n’est-ce pas? Sachant que le pied et la cheville vous permettent de vous déplacer et faire en moyenne 10 000 pas par jour, ne négligez pas les symptômes associés à ces structures. Pensez à consulter votre chiropraticien!