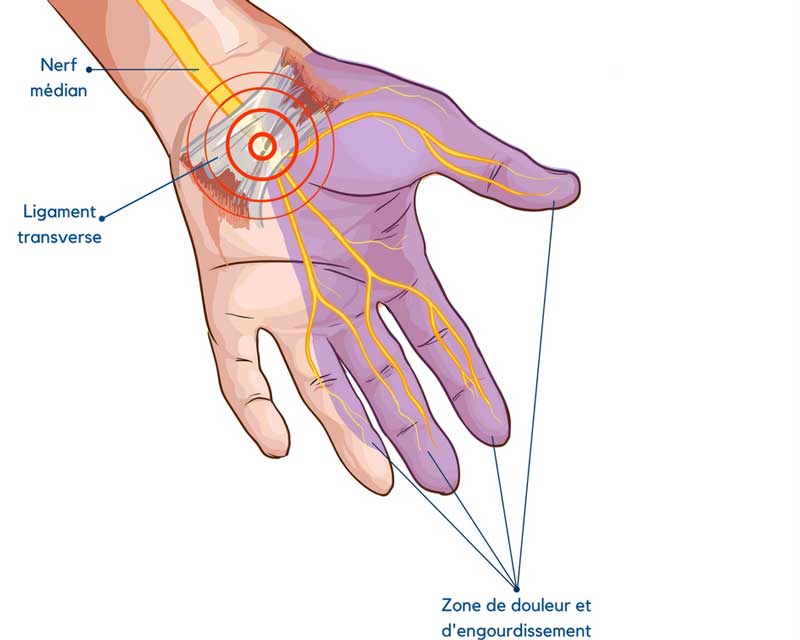
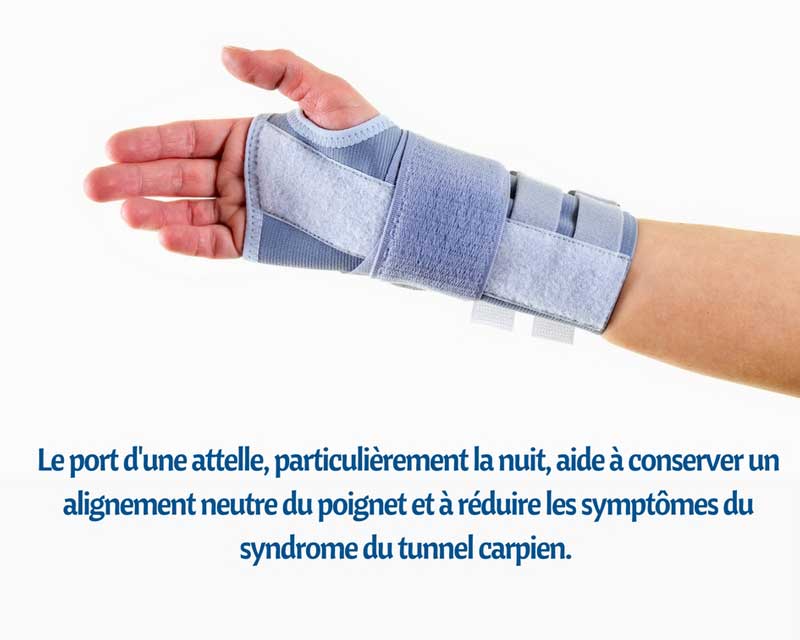
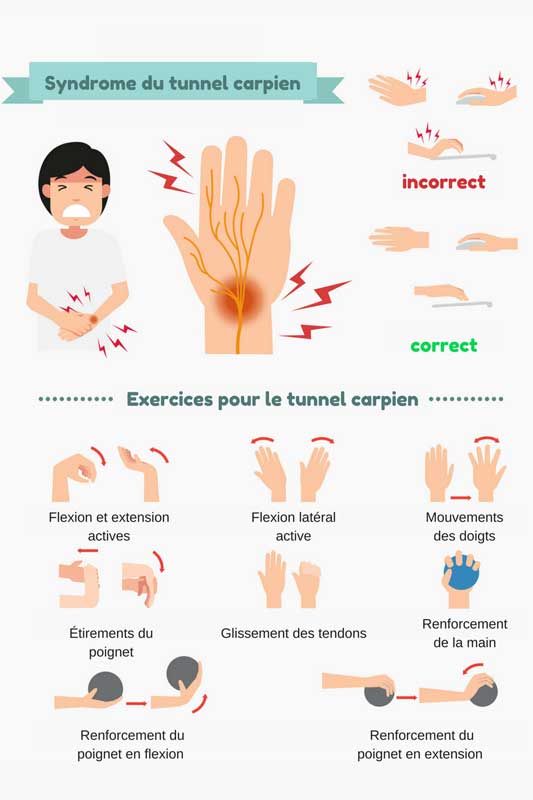
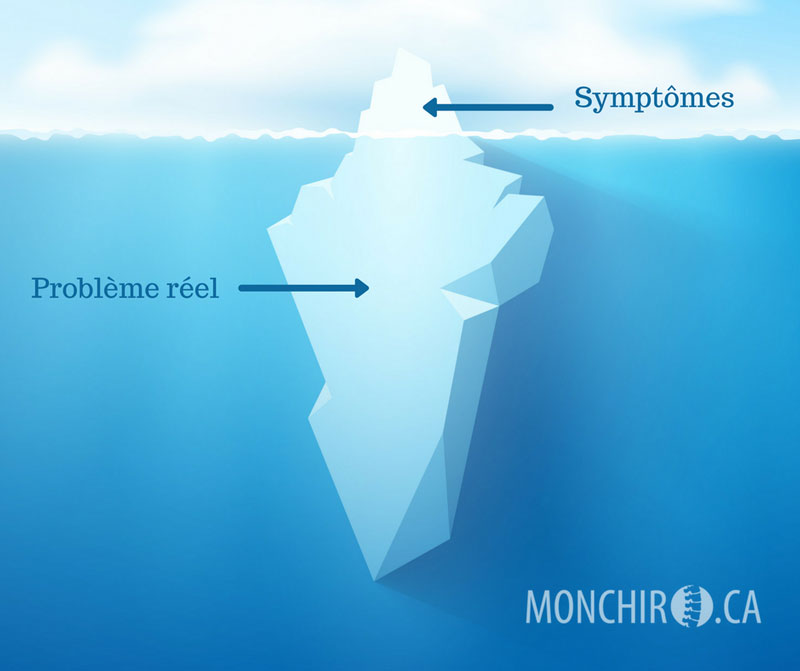
Quand on parle de stress, on pense souvent à ce qui se passe dans notre tête. Une charge mentale élevée, la gestion des émotions, la pression au travail, etc. Pourtant, le stress ne se limite pas à la sphère mentale. Le corps peut lui aussi être soumis à des contraintes bien réelles, comme une mauvaise posture, un effort répétitif ou une blessure liée à un sport.
Avec le temps, ces différentes sources de stress peuvent s’additionner et influencer la façon dont le corps fonctionne au quotidien. On peut alors ressentir de la fatigue, des raideurs ou certains inconforts sans nécessairement comprendre d’où ils viennent.
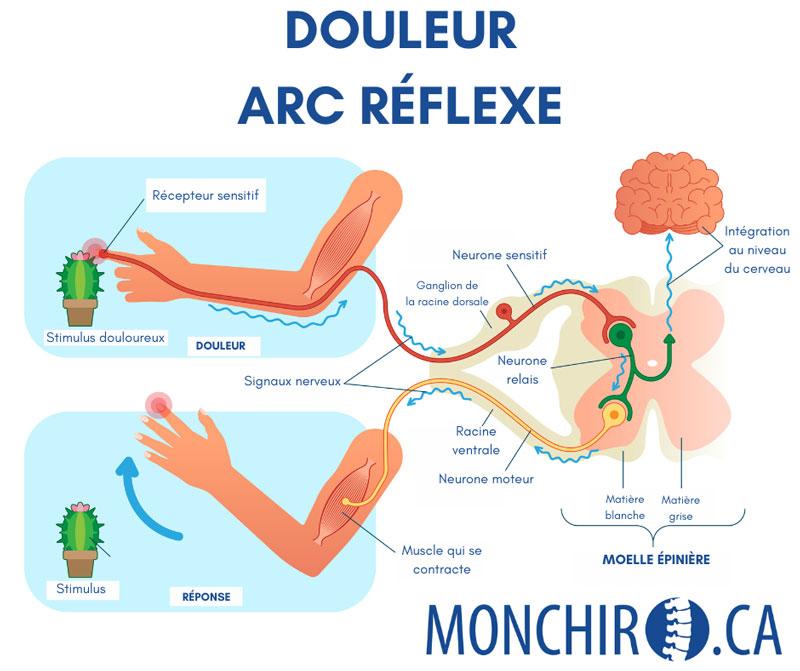
Le corps fait-il la différence entre un stress physique et un stress mental? Et surtout, pourquoi ces 2 formes de stress peuvent-elles entraîner des effets similaires? Pour répondre à ces questions, il faut s’intéresser au fonctionnement du système nerveux.
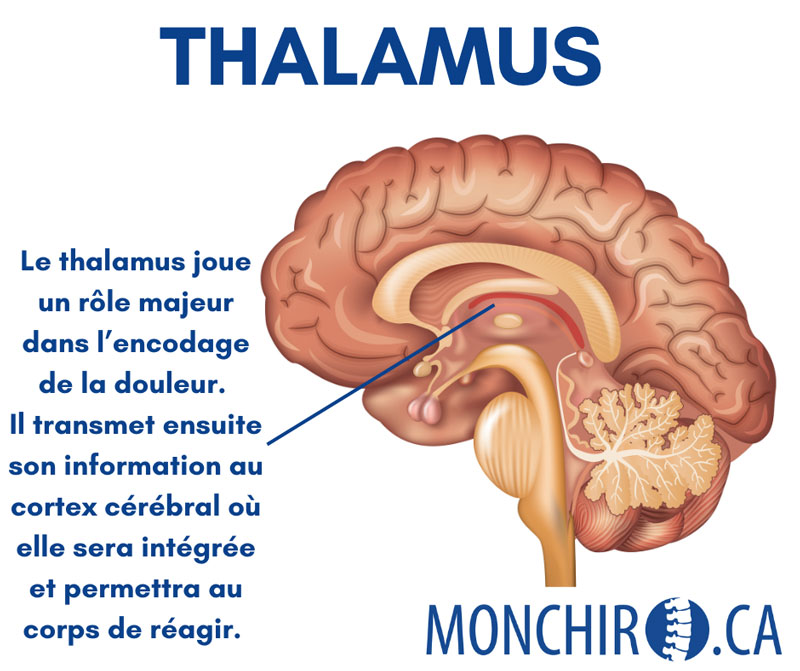
Puisqu’il est le système maître du corps humain, le système nerveux reçoit en continu une foule d’informations. Il les analyse, les interprète et détermine la réponse la plus appropriée afin de permettre une adaptation adéquate et une fonction optimale des autres systèmes, et ce, même en présence de stress.
Dans cet article, nous explorerons comment le système nerveux réagit et s’adapte aux différentes sources de stress, pourquoi leurs manifestations peuvent parfois être similaires et comment elles peuvent influencer l’équilibre global du corps humain.
Comment mon corps s’adapte-t-il aux différentes formes de stress?
À chaque instant (stress ou non), le corps est en adaptation à son environnement. Il utilise toutes les ressources nécessaires pour fonctionner de façon optimale et demeurer en équilibre. Dans un environnement où certains éléments stressants sont présents, il pourra avoir différentes réactions afin de nous faire savoir que sa capacité d’adaptation est perturbée :
- Lors d’une mauvaise posture prolongée, il peut répondre en créant des tensions musculaires ou des douleurs locales.
- Dans des situations où le mental est fortement sollicité, il peut générer des sentiments d’inquiétude, de pression ou de fatigue.
- Lorsqu’un facteur externe lui est imposé, comme un manque de sommeil, il peut entraîner une baisse d’énergie, une récupération plus difficile ou une plus grande difficulté à s’adapter à son environnement.
Même si ces situations sont différentes, elles ont un point commun : elles envoient une information au système nerveux.

Dès qu’un élément (mental ou physique) nécessite une adaptation, le système nerveux se met en action. Il évalue la situation, puis active des mécanismes spécifiques en fonction de l’intensité et de la nature du stimulus. Par le passé, cette adaptation était essentielle, puisqu’elle permettait à l’homme de mobiliser l’énergie nécessaire lorsqu’il devait réagir rapidement pour assurer sa survie face à un danger physique.
Aujourd’hui, même si les menaces ne nous plongent plus vraiment dans un état où notre survie en dépend, l’objectif reste tout de même de permettre au corps de fonctionner optimalement dans son environnement. Alors, même si le stress physique et le stress mental sont distincts à l’origine, leurs effets peuvent parfois se ressembler et le système nerveux doit toujours travailler pour maintenir un état d’équilibre.
Je me sens stressé.e. Pourquoi j’ai des symptômes physiques?
Avez-vous déjà remarqué que vos épaules se contractent en période de stress? Sentez-vous que votre dos devient plus sensible lorsque vous avez une grosse semaine au travail? Ces manifestations physiques ne sont pas un hasard, et elles démontrent très bien à quel point le mental et le physique sont étroitement liés.
Même en l’absence d’une blessure ou un traumatisme, l’activation du système nerveux influence directement le fonctionnement du corps, et, progressivement, certains signes et symptômes physiques peuvent s’installer.
Le stress mental peut donc :
- Contribuer à l’apparition de tensions musculaires
- Avoir un impact sur la posture, souvent de façon inconsciente
- Participer à une diminution dans la fluidité du mouvement
- Influencer l’apparition de douleurs physiques comme les maux de tête et les douleurs entre les omoplates
Si le stress persiste, ces adaptations persistent également. Le corps demeure dans un état de vigilance constant, ce qui peut diminuer sa capacité à récupérer efficacement. C’est souvent dans ce contexte que des inconforts ou des douleurs apparaissent, même sans élément déclencheur physique précis, comme une blessure ou un traumatisme. Le stress mental peut donc contribuer à l’apparition de changements bien concrets dans le corps!

Le mental influence le physique, mais est-ce que le contraire est possible?
Bien sûr! Si le stress mental peut créer des symptômes physiques, l’inverse est tout aussi vrai : une contrainte physique peut avoir un impact direct sur l’état mental.
Une douleur persistante, une limitation de mouvement ou même une simple tension peuvent influencer le quotidien de façon très concrète. Elles demandent une adaptation constante et sollicitent elles aussi le système nerveux.
Un stress physique ou une douleur peuvent donc :
- Perturber ou limiter le sommeil en raison de l’inconfort en position couchée
- Diminuer le niveau d’énergie suite à une douleur qui persiste
- Augmenter la sensation d’impuissance lorsque la douleur limite les capacités physiques
- Créer un sentiment d’inquiétude face à la performance au travail en raison d’une douleur
- Etc.
Avec le temps, ces effets peuvent s’accumuler. Un sommeil moins réparateur peut entraîner plus de fatigue, ce qui peut réduire la capacité d’adaptation et de récupération du corps. Ultimement, de nouvelles blessures peuvent apparaître, et cette cascade peut même contribuer à la chronicité de la douleur.
Il n’y a aucun doute que le physique et le mental s’influencent directement : la douleur peut augmenter la sensation de stress, et le stress peut, en retour, contribuer à l’apparition et à la persistance de la douleur.
Quand l’adaptation du système nerveux fait partie du quotidien
Nous le répétons : l’adaptation au stress est un mécanisme essentiel au bon fonctionnement du corps. Elle permet de répondre à une demande, de s’ajuster à une situation et de mobiliser l’énergie nécessaire pour faire face à un défi, qu’il soit physique ou mental.
Elle est importante, certes, mais qu’en est-il lorsqu’elle devient quotidienne?

À court terme, le stress est utile. Cependant, lorsque cette réponse se prolonge dans le temps, elle peut influencer la capacité de réponse du système nerveux.
Lorsque le corps est constamment sollicité, certains mécanismes peuvent rester activés plus longtemps. Le système nerveux demeure donc en état d’alerte, ce qui peut avoir un impact sur la façon dont le corps fonctionne au quotidien. La réponse à l’état de stress devient donc la nouvelle réalité du corps, et, avec le temps, cela peut se traduire par :
- Des tensions musculaires persistantes
- Des sensations de raideur
- Une capacité de récupération plus lente
- Une sensation de fatigue physique et mentale
- Un état d’hypervigilance du corps (le corps est en réaction constante à son environnement)
Lorsque le stress fait partie intégrante du quotidien, les ressources du corps peuvent parfois devenir moins efficaces, limitant ainsi sa capacité à récupérer pour lui permettre d’exprimer son plein potentiel de santé.
En conséquence, une question s’impose : comment faire pour diminuer mon stress? Le simple fait de prendre conscience qu’il est présent est déjà une excellente nouvelle!
Voici ce qui peut être mis de l’avant :
- Adopter et maintenir une bonne routine de sommeil afin d’avoir des périodes de récupération efficaces
- Nourrir son corps avec des aliments de bonne qualité pour qu’il puisse avoir toute l’énergie nécessaire et être supporté tout au long de la journée
- Planifier des périodes de calme et de retour à soi de façon régulière (ex.: méditation)
- Autant que possible, limiter les contraintes physiques pour le corps en s’assurant que les postures dans lesquelles il se retrouve sont adéquates (ex.: posture à l’écran, utilisation du téléphone)

Est-ce que la chiropratique peut m’aider si je me sens stressé.e?
La chiropratique s’intéresse à la relation entre le système nerveux et le système neuromusculosquelettique.
Lorsque certaines contraintes sont présentes, le corps peut être influencé de différentes façons :
- Modification de la mobilité articulaire
- Augmentation de la sensation de raideurs et de tensions musculaires
- Apparition de douleurs
Le suivi chiropratique vise à soutenir la capacité d’adaptation du corps à son environnement, y compris celle au stress. Est-ce que son rôle est d’éliminer le stress? Bien sûr que non! Cependant, cela pourrait avoir un impact sur la façon dont le corps y répond. Puisque la chiropratique a comme objectif de soutenir le fonctionnement du système neuromusculosquelettique, elle pourrait être une alliée précieuse dans votre quotidien afin de supporter votre corps face aux différentes contraintes quotidiennes. N’hésitez pas à consulter!