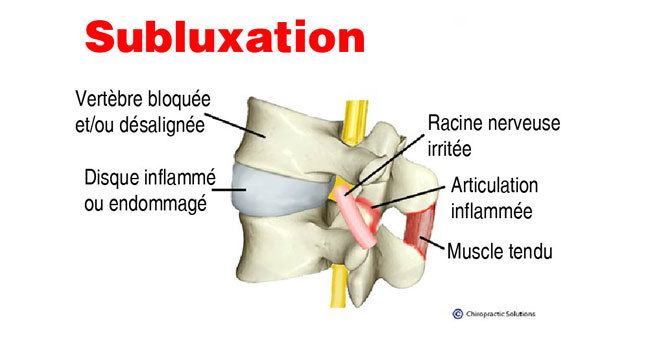
Les chiropraticiens sont connus et reconnus pour traiter les maux de dos, les maux de cou et les douleurs sciatiques. Des tas d’autres problèmes peuvent être soulagés, traités ou améliorés par la chiropratique. Dans cette liste, combien en connaissiez-vous?
- Les vertiges et étourdissements
Certains types de vertiges et d’étourdissements peuvent être améliorés par les soins et conseils d’un chiropraticien. Les vertiges sont parfois déclenchés par une discordance entre les différents signaux de positionnement spatial envoyés au cerveau par les oreilles, les yeux et les récepteurs des muscles notamment. L’ajustement chiropratique des vertèbres cervicales permet une normalisation du système nerveux, ce qui a un impact sur ces différents signaux. De plus, le chiropraticien est en mesure d’effectuer diverses manœuvres pour déloger les otolithes, de petits cailloux coincés dans une portion de l’oreille interne qui sont à l’origine de nombreux vertiges. Le chiropraticien pourra aussi vous conseiller sur d’autres exercices à réaliser et sur les saines habitudes de vie à adopter pour soulager les symptômes et éviter les récidives.

- Troubles et douleurs à la mâchoire
Eh oui! La mâchoire est une articulation, et les chiropraticiens adorent les articulations! Les troubles de l’articulation temporo-mandibulaire (mâchoire) peuvent rapidement devenir envahissants et occasionner divers autres problèmes : grincement des dents (bruxisme), douleurs à la mâchoire, crépitements articulaires, incapacité à ouvrir ou fermer la bouche adéquatement, douleurs au cou, maux de tête, douleurs lors de la mastication, douleurs aux dents et même des problèmes de mouvements des yeux. L’articulation temporo-mandibulaire est relativement complexe et le chiropraticien est en mesure d’en restaurer la fonction normale grâce aux ajustements chiropratiques, à la thérapie musculaire et à d’autres conseils comme le port d’un protecteur buccal ou la prescription d’exercices. - Acouphène
Il existe un type d’acouphène, l’acouphène somatique cervicogénique, pour lequel votre chiropraticien peut vous aider. L’hypothèse veut que l’acouphène soit causé ou aggravé par un stimulus d’origine cervical. Ce type d’acouphène est souvent associé à une douleur cervicale, mais peut aussi être déclenché par un traumatisme cervical ou crânien. Les personnes qui répondent le mieux au traitement suggéré (manipulations articulaires, thérapie musculaire et exercices) présentent un acouphène qui est soit :
– aggravé par les postures inadéquates.
– lié à une douleur cervicale.
– dont la sonorité est grave. - Syndrome du tunnel carpien et autres engourdissements
Le syndrome du canal carpien est un problème à la fois neurologique, musculo-squelettique et même systémique (processus inflammatoire). Le chiropraticien a toutes les compétences et connaissances pour diagnostiquer et traiter un syndrome du canal carpien. Son approche globale fait de lui un choix de premier plan pour le traitement de ce type de problème puisqu’il procédera à un examen physique et neurologique du membre supérieur (épaule, coude, poignet, main, doigts) certes, mais aussi à un examen vertébral. Le chiropraticien pourrait aussi vous aider lorsque vous souffrez d’engourdissements des pieds, des bras ou des jambes. En consultant un chiropraticien, vous découvrirez rapidement la cause de vos engourdissements et les solutions qui s’offrent à vous.

- Maux de tête et migraines
Les soins chiropratiques ont été démontrés efficaces dans le soulagement de nombreux types de maux de tête et migraines. En plus de l’ajustement chiropratique, le chiropraticien utilise souvent la thérapie musculaire et la prescription d’exercices pour aider à soulager et à traiter les maux de tête. Il pourra aussi vous conseiller des habitudes de vie à adopter ou à bannir pour favoriser une guérison optimale et éviter les récidives. - Problèmes d’équilibre et chutes fréquentes
L’équilibre est l’adaptation optimale du corps devant son environnement. Le cerveau reçoit diverses informations, des stimuli, en provenance des yeux, des oreilles et des récepteurs mécaniques des muscles. En fonction de ces informations, il se construit une image de la réalité; il s’agit de la perception. Lorsque ces signaux sont brouillés, entre autres par la subluxation vertébrale, le cerveau n’est plus en mesure de répondre adéquatement à ces stimuli et il peut s’ensuivre une perte d’équilibre ou encore des étourdissements. Grâce aux ajustements chiropratiques qu’il exécute, le chiropraticien élimine les entraves du système nerveux et en optimise ainsi la fonction. Le cerveau reçoit et transmet des informations valides, permettant au corps de bien répondre à son environnement. - Douleurs liées à la grossesse
Les changements physiologiques et physiques que vivent les femmes enceintes les rendent particulièrement vulnérables à divers problèmes : douleurs au dos et au bassin, sciatalgie, syndrome du tunnel carpien, maux de tête, douleurs pubiennes, etc. En plus de traiter efficacement et de façon sécuritaire les symptômes neuro-musculo-squelettiques communs liés à la grossesse, les ajustements chiropratiques facilitent l’accouchement et favorisent une récupération post-partum plus rapide. - Tendinites, tendinopathies, épicondylites, bursites, fasciites, etc.
Ces diverses affections musculo-squelettiques font partie du champ d’expertise des chiropraticiens. Le docteur en chiropratique pourra traiter ces problèmes à l’aide d’ajustements chiropratiques, de thérapies musculaires et parfois de thérapies complémentaires. Il est aussi en mesure de prescrire des exercices appropriés et de prodiguer des conseils pour favoriser le processus de guérison et réduire les risques de récidives.

- Arthrite et arthrose ou ostéoarthrite
Les symptômes d’arthrite et d’arthrose peuvent être soulagés par les soins chiropratiques. Quoique ces deux problèmes aient une origine différente, les symptômes s’avèrent parfois semblables : douleurs articulaires, raideurs, etc. La chiropratique ne guérira pas votre arthrite ou votre arthrose, mais les soins chiropratiques peuvent grandement contribuer au soulagement des symptômes et à la conservation du mouvement articulaire. De plus, la chiropratique se veut efficace dans le traitement des douleurs chroniques. - Torticolis congénital et plagiocéphalie (tête plate)
Votre bébé ne tourne pas la tête librement? Vous vous apercevez qu’un côté de sa tête est plat ou la forme de sa tête vous semble anormale? Le docteur en chiropratique a tous les outils pour l’aider. Le torticolis congénital est généralement dû à un spasme du muscle sterno-cléido-mastoïdien, qui réduit l’amplitude de mouvement du cou. Le chiropraticien pourra réaliser de douces manipulations et procéder à des thérapies musculaires pour traiter la cause du problème. Il n’est pas si rare que les nouveau-nés présentent des problèmes articulaires cervicaux. La naissance est un processus brutal pour la colonne vertébrale du nourrisson, les premières subluxations vertébrales apparaissent souvent lors de cet évènement, les conséquences se manifestant plus tard dans la vie.

Sachant que le système nerveux contrôle l’ensemble des fonctions du corps et que les soins chiropratiques visent l’optimisation du système nerveux, il est facile de comprendre pourquoi tant de gens rapportent d’autres bienfaits encore plus surprenants.
Les recherches scientifiques sur les bienfaits moins évidents de la chiropratique sont encore à leurs balbutiements, mais demandez à des patients chiropratiques ce que l’ajustement vertébral a fait pour eux et vous pourriez être étonné. Plus d’énergie, meilleure immunité, meilleure digestion, amélioration des performances sportives, meilleure fonction respiratoire, sommeil plus profond et réparateur, etc.
Alors pourquoi ne pas simplement rendre visite à votre chiropraticien pour optimiser votre système nerveux et découvrir par vous-même tous les bienfaits possibles qu’offre cette extraordinaire profession holistique?
Références
Strunk, R.G. et C. Hawk. « Effects of chiropractic care on dizziness, neck pain, and balance: a single-group, preexperimental, feasibility study », Journal of Chiropractic Medicine, 2009, vol. 8, no 4, p. 156-164.
Chaibi, A., et P.J. Tuchin. « Chiropractic spinal manipulative treatment of cervicogenic dizziness using Gonstead method: a case study », Journal of Chiropractic Medicine, 2011, vol. 10, no 3, p. 194-198.
Sanchez, T.G. et C.B. Rocha. « Diagnosis and management of somatosensory tinnitus: review article », Clinics, 2011, vol. 66, no 6, p. 1089-1094.
Michiels, S., et coll. « Does multi-modal cervical physical therapy improve tinnitus in patients with cervicogenic somatic tinnitus? », Manual Therapies, 2016, vol. 26, p. 125-131.
Michiels, S. et coll. « Prognostic indicators for decrease in tinnitus severity after cervical physical therapy in patients with cervicogenic somatic tinnitus », Musculoskeletal Science and Practice, 2017, vol. 29, p. 33-37.
Vinjamury, S.P. et coll. « Chiropractic treatment of temporomandibular disorders », Alternative Therapies in Health and Medicine, 2008, vol. 14, no 4, p. 60-63.
Brantingham, J.W. et coll. « Manipulative and multimodal therapy for upper extremity and temporomandibular disorders: A systematic review », Journal of Manipulative and Physiological Therapeutics, 2013, vol. 36, no 3, p. 143-201.
Randhawa, K. et coll. « The effectiveness of non-invasive interventions for temporomandibular disorders: A systematic review by the Ontario Protocol for Traffic Injury Management (OPTIMa) Collaboration », The Clinical Journal of Pain, 2016, vol. 32, no 3, p. 260-278.
George, J.W. et coll. « The effect of cervical spine manual therapy on normal mouth opening in asymptomatic subjects », Journal of Chiropractic Medicine, 2007, vol. 6, no 4, p. 141-145.
Bryans et coll. « Evidence-based guidelines for the chiropractic treatment of adults with headache », Journal of Manipulative Physiological Therapeutics, 2011, vol. 34, no 5, p. 274-289.
Tuchin. « A Randomized Controlled Trial of Chiropractic Spinal Manipulative Therapy for Migraine », Journal of Manipulative and Physiological Therapeutics, 2000.
Clar, C. et coll. « Clinical effectiveness of manual therapy for the management of musculoskeletal and non-musculoskeletal conditions: systematic review and update of UK evidence report », Chiropractic Manual Therapies, 2014, vol. 22, no 1, p. 12.
Varatharajan, S. et coll. « Are non-invasive interventions effective for the management of headaches associated with neck pain? An update of the Bone and Joint Decade Task Force on Neck Pain and Its Associated Disorders by the Ontario Protocol for Traffic Injury Management (OPTIMa) Collaboration », European Spine Journal, 2016, vol. 25, no 7, p. 1971-1999.
Braccio. « Tendinopathy: Clinical Update », American Chiropractic Association, janvier 2016.
Physiotherapy interventions for shoulder, Cochrane Library, 2005.
Clinical Practice Guidelines for the management of Rotator Cuff Syndrome in the Workplace, 2013.
Descarreaux, M. et C. Normand. « Est-ce vraiment un syndrome du canal carpien ? Compression proximale du nerf médian », Journal of Canadian Chiropractic Association, 2000, vol. 44, no 3.
Wolny, T. et coll. « Efficacy of Manual Therapy Including Neurodynamic Techniques for the Treatment of Carpal Tunnel Syndrome: A Randomized Controlled Trial », Journal of Manipulative and Physiological Therapeutics, vol. 40, no 4, p. 263-272.
Borggren, C.L. « Pregnancy and chiropractic: a narrative review of the literature », Journal of Chiropractic Medicine, 2007, vol. 6, no 2, p. 70-74.
//www.chiropractic.ca/fr/blogue/3-choses-a-savoir-sur-les-douleurs-a-latm/
//www.thejoint.com/texas/lubbock/lubbock-28067/201586-chiropractic-jaw-adjustment